Tratamiento farmacológico
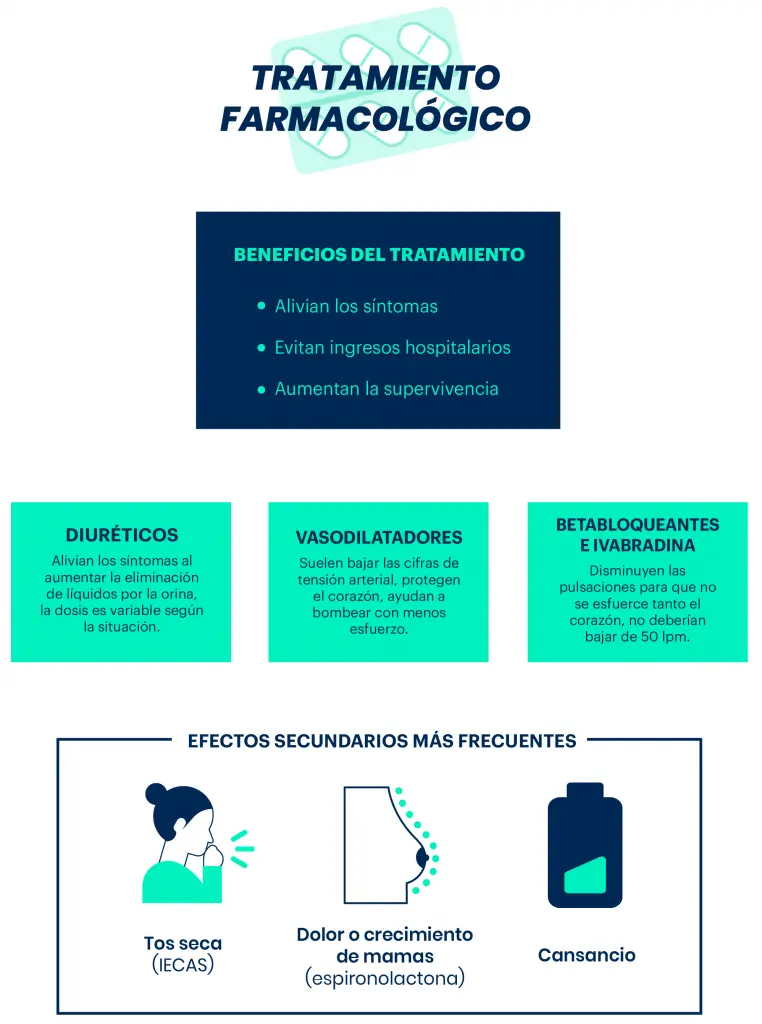
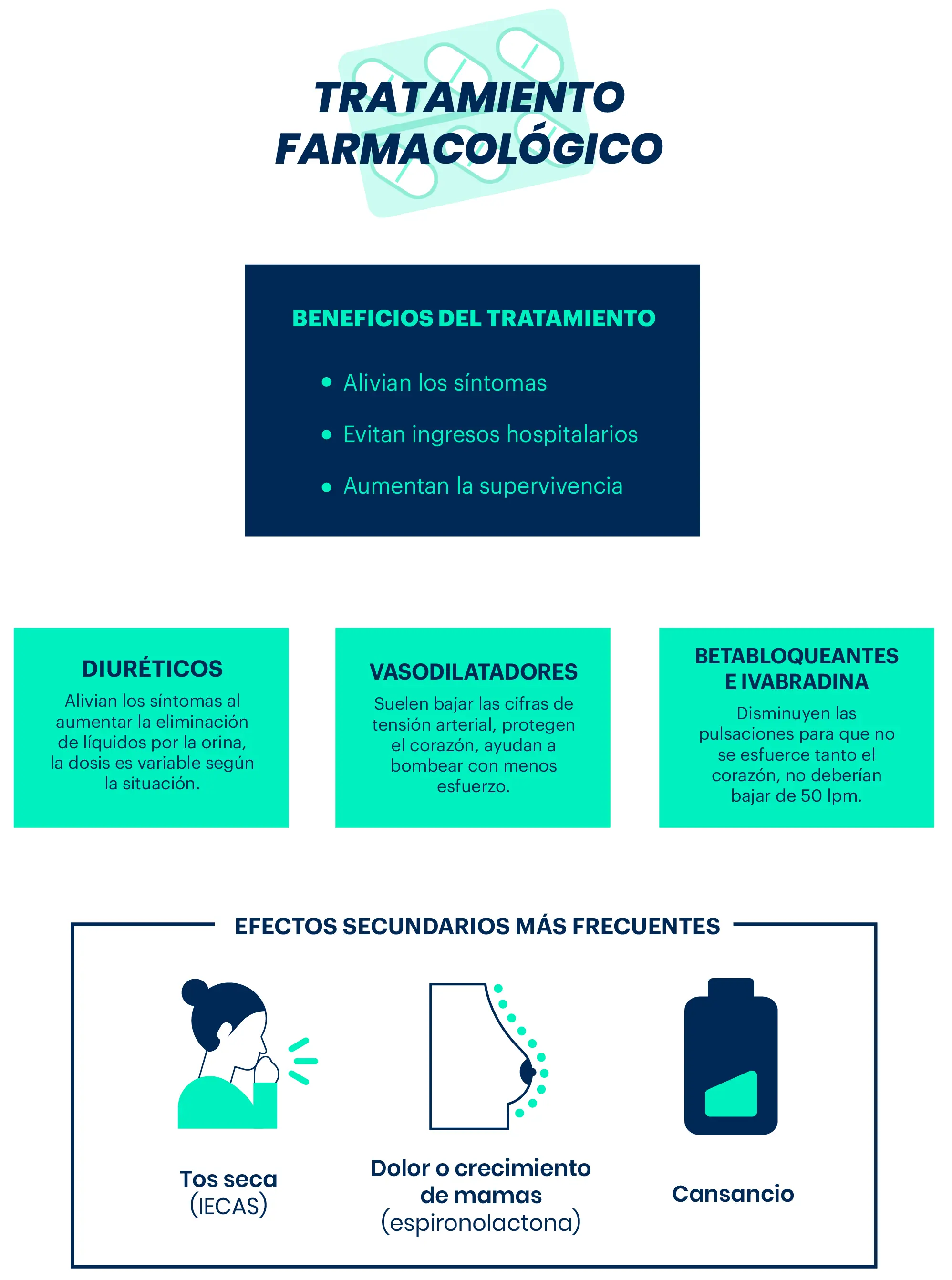
El iniciar un tratamiento correcto cuanto antes ayuda a aliviar y controlar los síntomas, puede evitar la necesidad de ingreso hospitalario y además mejora el pronóstico aumentando la supervivencia.
Si identificamos el motivo que origina o bien descompensa el cuadro de insuficiencia cardiaca, y éste es corregible, debemos tratarlo: reparar o sustituir una válvula, controlar una arritmia, tratar un hipertiroidismo, la tensión arterial…
Para control de los síntomas derivados de la “retención de líquidos”, utilizamos fármacos que favorecen la eliminación de líquidos por vía urinaria. La dosis de fármaco se irá adaptando en función de los síntomas, y lo ideal será mantener la dosis más baja eficaz.
Cuando evidenciamos “poca fuerza en el corazón”, la llamada insuficiencia cardiaca con fracción de eyección deprimida, hay varios grupos de fármacos que debemos utilizar por el efecto beneficioso en el curso de la enfermedad (mejoran síntomas, reducen ingresos hospitalarios y aumentan la supervivencia). Se suelen introducir de forma progresiva intentando alcanzar la dosis óptima (la dosis más alta que tolere el paciente sin sobrepasar la recomendada) para conseguir mayores beneficios:
EFECTOS SECUNDARIOS
Es
importante conocer los efectos beneficios y
adversos de los fármacos para intentar
alcanzar la dosis más apropiada para cada
paciente.
- No es raro que al aumentar la dosis se pueda notar durante unos días algo más de cansancio que suele desaparecen con el tiempo.
- No hay que olvidar que la mayoría de estos fármacos reducen la tensión arterial, pero no se suelen utilizar por este motivo sino por el efecto beneficioso para “proteger el corazón”, tener cifras de tensión normales o incluso bajas no impide tomar el tratamiento ni necesariamente obliga a reducirlo o suspenderlo, salvo que se acompañe de síntomas.
- En el caso de notar algún efecto adverso, debe contactar con el médico para valorar la necesidad de ajuste o cambio si precisa.
- Conviene realizar controles periódicos de tensión arterial, frecuencia cardiaca y peso, además de controles analíticos para valoración de iones y función renal, especialmente si se utilizan otros fármacos o en situaciones de pérdida de líquidos (diarrea, vómitos…) que puedan favorecer la deshidratación.